SENSORY AND MOTOR SYSTEM
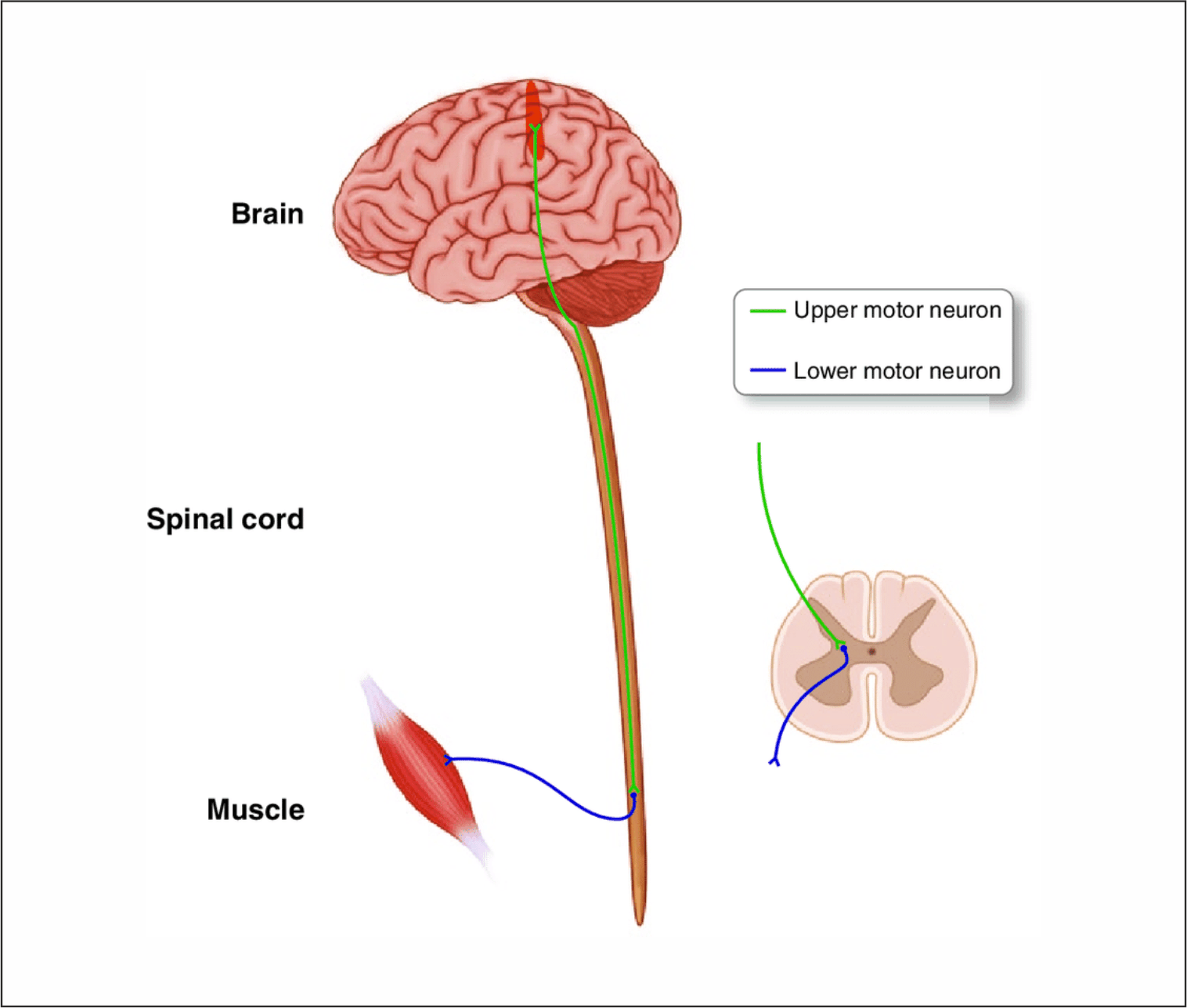
UMN LESION
Hyper-reflexia of upper motor neuron lesion
जरा सोचें, UMN lesion में muscular weakness के होते हुए भी tendon reflexes किस प्रकार से बने रहते हैं?
ध्यान रहे, tendon reflexes या strech reflexes spinal cord के 1-2 segments के स्तर पर ही संचालित होते हैं, इनके लिये higher centres से connection बने रहने की आवश्यकता नहीं होती। इसके लिये आवश्यक है कि sensory afferent, motor efferent एवं इनसे सम्बंधित spinal cord segment । यह तीनों इकाईयाँ (reflex arc) परस्पर connected रहनी चाहिये तथा इनमें कोई व्यवधान नहीं होना चाहिये। UMN lesion में reflex arc intact रहने के कारण ही यह strech reflexes बने रहते हैं।
निश्चित ही हमारे मन में यह प्रश्न उठने लगा होगा कि reflex का बने रहना तो ठीक है, परन्तु muscle के weak होते हुए भी reflexes brisk किस प्रकार हो जाते हैं? याद करें, corticospinal tract के direct fibres जो सीधे anterior horn cells तक जाते हैं तथा excitatory होते हैं, उन्हें छोड़कर अन्य सभी UMN, spinal
cord के intermediolateral horn के inhibitory interneurons पर पहुंचते हैं। इस प्रकार अधिकांश UMN (मुख्यतः reticulospinal tract) anterior horn के α एवं γ motor neurons पर inhibitory control रखते हैं। जब UMN lesion में यह inhibitory control समाप्त हो जाता है तब γ motor neurons के disinhibition से muscle tone बढ़ जाती है (spasticity) एवं strech reflexes brisk हो जाते हैं (hyper reflexia) ।
Selctive muscle weakness in UMN lesion
यदि UMN lesion में muscle tone एवं strech reflexes, LMN lesion की अपेक्षा बढ़े रहते हैं तब क्या इसी प्रकार का कोई अंतर UMN lesion द्वारा उत्पन्न muscle weakness में भी मिलता होगा?
वास्तव में यदि किसी एक प्रभावित हाथ या पैर को ही न देखकर पूरे शरीर की क्रियाओं पर ध्यान दिया जाये तब हम पायेंगें कि UMN palsy, LMN paralysis से पूर्णतयः भिन्न है। क्या आपने अभी लिखे दोनों शब्दों पर ध्यान दिया? UMN lesion कभी भी complete paralysis उत्पन्न नही करता। ऐसा इसलिये क्योंकि ventral corticospinal tract के रुप में प्रत्येक cerebral cortex कुछ contralateral muscles को सप्लाई तो अवश्य करता है। अतः यदि left sided UMN lesion है तब इससे right lide की muscles प्रभावित होंगी। परन्तु इन muscles को कुछ सप्लाई right side के ही (ipsilateral) cerebral cortex द्वारा ventral corticospinal tract से भी मिल रही होगी जिनके कारण से इनके कुछ फाइबर्स अभी भी कार्य करते रहेंगें। यह ventral corticospinal tract के फाइबर्स मुख्यतः उन muscles को सप्लाई करते हैं, जिनका movement bilaterally co-ordinated रहता है, जैसे eyes, jaw, pharynx, larynx एवं trunk muscles। अतः UMN lesion से यह bilateral axial movements बहुधा बचे रहते हैं (are spared)।
इसके अतिरिक्त UMN lesion में कभी भी केवल एक muscle प्रभावित न होकर हमेशा एक group of muscles प्रभावित होती हैं, जो एक विशिष्ट कार्य (एक एक्शन या एक मूवमेंट) सम्पन्न करती हैं। इस प्रकार यदि कोई मूवमेंट प्रभावित हो रहा हो तब इस मूवमेंट को संपन्न कराने वाली agonist muscles के साथ ही साथ antagonists, synergists एवं fixators, सभी कुछ न कुछ मात्रा में प्रभावित अवश्य होंगीं। इसी प्रकार यदि कोई मूवमेंट संभव हो पा रहा है तब भी उस मूवमेंट को कराने वाले यह चारों muscle groups भी कुछ न कुछ कार्य अवश्य कर रहे होंगे। क्योंकि इन चारों muscles का समूह के रुप में ये कार्य करना UMN tracts के आपसी संतुलन से ही हो पाता है, अतः यह चारों UMN lesion में भी एक साथ ही कार्य करते रहेंगे अथवा एक साथ ही कमजोर होंगे। इसी कारण से कभी-कभी UMN lesion से प्रभावित व्यक्ति में कभी-कभी प्रभावित muscles में कुछ involuntary movements भी देखने को मिल जाते हैं, जो शरीर के किसी अन्य भाग के मूवमेंट के साथ reflex के रुप में जुड़े होते हैं, जैसे yawning । Yawning के समय मुंह खुलने के साथ upper limb muscles की paresis होते हुये भी उनका automatic reflex movement होने की यह प्रक्रिया synkinesis (syn= साथ, kinesis= move करना) कहलाती है, जो UMN lesion में ही मिलती है।
Mechanism of decorticate rigidity in UMN lesion
क्या corticospinal tract का शरीर की कुछ विशिष्ट muscle group पर प्रभाव अन्य की अपेक्षा अलग भी हो सकता है?
वास्तव में corticospinal tract शरीर की antigravity muscles पर अधिक प्रभावी होता है। इसीलिये UMN palsy में यह muscles (flexors of arms and extensors of legs) अधिक प्रभावित होती हैं। क्योंकि UMN palsy में प्रभावित muscles spasticity में चली जाती हैं, अतः रोगी एक विशिष्ट मुद्रा में आ जाता है। प्रभावित arm एवं forearm में flexion एवं pronation तथा प्रभावित thigh, legs एवं foot में extension। इस प्रकार के posture को decortication कहते हैं, जिसका अर्थ हुआ cortex के प्रभाव को हटाना या cortex के प्रभाव से अलग करना।
MOTOR SYSTEM
Voluntary muscle action
Functional MRI एवं PET के द्वारा यह लगभग सिद्ध किया जा चुका है कि शरीर के किसी भाग को चला ने की प्रक्रिया किस क्रम में क्रियान्वित होती है। आओ इसको क्रमानुसार समझते हैं।
Initiation of planned action - हमारे विचार को क्रियान्वित करने का आरंभ prefrontal association area में होता है।
Pattern of motor activity - यह कार्य किस प्रकार आरंभ हो एवं आगे किस क्रम में संचालित हो, यह रुपरेखा prefrontal association area स्वयं ही अथवा supplementary motor area के साथ मिलकर तैयार करता है।
Somasthetic proprioceptive feedback - कोई भी motor activity बिना sensory guidance के संचालित नही हो सकती। इसके लिये शरीर के विभिन्न भाग किस किस स्थिति में है, यह somasthetic proprioceptive जानकारी parieto-occipito-temporal association area द्वारा उपलब्ध करायी जाती है, जो स्वयं यह जानकारी somatosensory visual एवं auditory cortex के माध्यम से एकत्रित करता रहता है।
Pattern of motor activity - Motor activity को अंतिम रुप देने के लिये prefrontal association area तथा supplementary motor areas, accessory motor system (basal ganglia एवं cerebellum) की मदद लेते हैं। Basal ganglia का caudate circuit इस motor activity के sequential pattern के cognitive control में मदद करता है। Lateral zones of cerebellar hemisphere (cerebro-cerebellum) न केवल उपरोक्त motor activity के दौरान एक activity से दूसरी activity (sequential movements) के transition को smoothly करवाता है बल्कि आगे होने वाली motor activities के लिये भी शरीर के विभिन्न भागों को तैयार करवाता है।
Muscle contraction - Patterns of motor activities पर accessory motor system (basal ganglia एवं cerebellum) की अनुमति मिलने के बाद यह signals thalamus के माध्यम से
premotor एवं primary motor cortex में वापिस पहुंचते हैं, जो muscle contraction के लिये अंतिम निर्देश देता है।
Voluntary motor activity
Primary motor cortex से निकलने वाले corticospinal fibres (UMN) पुनः thalamus से होते हुए spinal cord पहुंचते हैं, जहां वह anterior horn में स्थित alpha motor neurons (LMN) को उत्तेजित करते हैं। यह LMN peripheral nerves के माध्यम से skeletal muscle तक पहुंचते हैं,
जहां वह उसे उत्तेजित कर muscle का contraction कराते हैं।
किसी motor activity के दौरान इसके लिये आवश्यक उपयुक्त muscle tone एवं body posture को बनाये रखने हेतु cerebellum एवं brain stem स्थित motor nuclei इस motor activity को अनेकों स्तरों पर प्रभावित करते रहते हैं। आओ इस पूरी प्रक्रिया को विस्तार से समझते हैं।
Initiation of planned action
Prefrontal association area यह मुख्यतः prefrontal cortex में स्थित होता है। यद्यपि बहुत लंबे समय तक यह धारणा बनी रही कि यह area हमारे higher intellectual functions से सम्बन्धित है, परन्तु अब यह लगभग सिद्ध हो चुका है कि इसका मुख्य कार्य हमारे विचारों का समुचित कार्यान्वयन कराना (carry out our thought process) ही है।
Brodmann’s classification के अनुसार areas 9, 10, 11, 45 एवं 46 इसी के
अन्तर्गत आते हैं। किसी भी अन्य association area की भांति यह भी अनेकों cortical (मुख्यतः parrieto-occipito temporal association area) से एवं subcortical structures से subcortical bundles of nerve fibres द्वारा जुड़ा रहता है, जिससे उन सभी से प्राप्त होने वाले signals के अनुसार किसी कार्य की रुपरेखा बना सके।
इस प्रकार parieto-occipito-temporal association area द्वारा प्राप्त सूचनाओं की आवश्यकतानुसार किसी motor activity को प्रारंभ करने की सर्वप्रथम योजना यही बनती हैं।
Initiation of planned motor activities के अतिरिक्त, यह area हमारे अन्य nonmotor thoughts जैसे emotional expressions एवं working memories of flow of thoughts के लिये भी महत्वपूर्ण है। स्वाभाविक है कि यदि यह भाग emotional expression से सम्बद्ध है तब इसका connection limbic cortex से भी अवश्य होगा।
Pattern of motor activities
Prefrontal association area and supplementary motor area Frontal lobe में स्थित supplementary motor area, prefrontal association area (आगे) एवं primary motor cortex (पीछे) के मध्य स्थित होते हैं।
Brodmann’s classification के अनुसार areas 6 एवं 8 इसके अन्तर्गत आते हैं।
किसी भी अन्य secondary cortical area की भांति ही secondary motor areas भी primary motor cortex को जाने वाले signals की analysis एवं processing में मदद करते है।
Secondary motor area, prefrontal association area के साथ मिलकर pattern of
motor activity की रुपरेखा बनाता है कि प्रस्तावित कार्य किस प्रकार से (किस क्रम में) सम्पन्न हो।
इस कार्य हेतु prefrontal association area एवं secondary motor area, accessory motor areas (basal ganglia एवं cerebellum) की भी मदद लेते हैं या यूं कहें इनका मार्ग दर्शन प्राप्त करते हैं।
इस प्रकार motor activity की रुपरेखा निखारने के लिये secondary motor area अनेकों दूसरे भागों से जुड़ा रहता है, जिनमें से मुख्य मुख्य हैं - basal ganglia, cerebellum, brain stem reticular formation, red nuclei एवं inferior olivary nuclei।
जहां primary motor cortex (M1) किसी skeletal muscle से सीधे रुप से जुड़ा होता है तथा इसके movements को नियंत्रित करता है, supplementary motor area (MS II) एक secondary motor area होने के कारण यह कार्य सीधे सीधे तो नही करता बल्कि वह M1 द्वारा होने
वाले motor activity के pattern को निर्धारित करने में उसकी मदद करता है।
MS II मुख्यतः cerebrum की medial surface पर व उसकी के साथ लगी superior surface पर ही सीमित होता है।
Premotor cortex
यह area Brodmann classification में area 6 के अन्तर्गत आता है। area M1 का सहायक area है तथा इसके anteriorly स्थित होता है। M1 की भांति ही premotor cortex के ffeerent neurons
भी corticospinal एवं corticobulbar tract में पहुंचते हैं। इसीलिये इन दोनों areas को एक दूसरे को complementary माना जाता है तथा एक साथ primary somatic motor area (MS I) भी कहा जाता है।
ध्यान रहे, उपरोक्त दोनों areas में प्रमुख motor cortex M1 ही है, जिसके neurons giant pyramidal cells से निकल कर सीधे anterior horn cell तक पहुचते हैं। यह distal limb muscles (मुख्यतः fingers एवं thumb) द्वारा fine, accurate एवं skilled motor activities का संचालन कराते हैं।
Premotor cortex से निकलने वाले neurons इसकी Vth layer की ही सामान्य pyramidal cell से निकलकर spinal cord के intermediate horn तक जाते हैं, जहां से वह interneurons द्वारा anterior horn cells को उत्तेजित करते हैं। इस प्रकार यह neuron अपेक्षाकृत simple एवं less accurate proximal motor activities के लिये ही प्रयुक्त होते हैं। इस प्रकार premotor cortex एक प्रकार से M1 द्वारा संचालित, fine motor movements के लिये proximal limb muscles द्वारा suitable postures बनाने में सहायक होता है।
Premotor cortex का स्वयं motor output देने से भी महत्वपूर्ण कार्य है इसे ganglia एवं cerebellum के साथ coordinate करके किसी complex motor activity का plan M1 तक पहुंचाना। Corticospinal एवं corticobulbar fibres के अतिरिक्त premotor cortex के अन्य afferents brain stem reticular nuclei को भी जाते हैं।
Primary motor cortex (M1)
यह area cerebral cortex में motor activities को control करने का प्रमुख केन्द्र है।
यह control के frontal lobe में, central अथवा Rolandic fissure के आगे linear vertical precentral gyrus में स्थित होता है।
Brodmann’s classification के अनुसार area 4 में इसके अन्तर्गत आता है।
प्रत्येक M1 अपनी contralateral body को control करता है (contralateral representation) । केवल facial muscles, विशेषतयः supraorbital muscles, दोनों ओर के M1 द्वारा नियंत्रित रहती हैं (bilateral representation)
Cerebral cortex का कितना area शरीर के कितने भाग को नियंत्रित करेगा यह उस भाग का cortical representation कहलाता है। यह इस तथ्य पर निर्भर करता है कि brain के द्वारा उस भाग को कितनी accuracy से नियंत्रित करने की आवश्यकता है। क्योंकि किसी fine, skillfull, motor
activity की सर्वाधिक आवश्यकता हाथों से कोई कार्य करने के लिये fingers , एवं thumb muscles कोए चेहरे पर विभिन्न भावों को प्रदर्शित करने के लिये facial muscles को, तथा बोलते अथवा गाते
समय larynx, pharynx, tongue एवं lips की muscles को होती हैए अतः शरीर के इन्हीं तीनों भागों का cortical representation M1 में सर्वाधिक होता है।
Cerebral cortex के किस area द्वारा शरीर का कौन सा भाग नियंत्रित होगा, इस प्रकार का topographical organisation अथवा map homunculus कहलाता है। M 1 के motor homunculus में leg area, cotex की medial surface पर cingulate gyrus के ऊपरी एक छोटे भाग में तथा hand एवं face area, lateral surface पर बहुत बड़े भाग में स्थित होता है।
यदि M1 का एक area शरीर के किसी भाग को control कर रहा है तब इसका अर्थ यह नही होता कि वह किसी विशिष्ट muscle को control कर रहा है। वास्तव में यह representations किसी muscle विशेष का न होकर एक विशेष movement का होता है तथा उस movement को करवाने में प्रयुक्त होने वाली सभी muscles (agonists, antagonists, fixators एवं supporters) M1 के इस area द्वारा नियंत्रित होगी।
Phylogenetically, M1 neocortex का भाग है जो evolution के क्रम में सबसे बाद में तथा सर्वाधिक विकसित हुआ है।
Histologically, M1 स्पष्ट रुप से 6 layers में विभाजित रहता है।
Motor activities से सम्बद्ध होने के कारण M1 की IIIrd एवं Vth layer में pyramidal cells की मात्रा अधिक होती है। वास्तव से giant pyramidal cells (Betz cells), M1 की Vth layer में ही मिलती है।
IVth layer में मिलने वाली granullar cells की संख्या, जो मुख्यतः sensory activities से सम्बद्ध होती है, M1 में काफी कम होती है।
M1 के motor output इसकी Vth layer में स्थित pyramidal cells से निकलते हैं। जो neurons, limb की skeletal muscles को supply करने हेतु spinal cord तक पहुंचते हैं, उन्हें corticospinal अथवा pyramidal neuron कहते हैं।
M1 के कुछ neurons brain stem में स्थित cranial nerves के motor nuclie तक भी जाते हैं, जिससे वह facial एवं pharyngeal muscles को control कर सकें। यह corticonuclear अथवा corticobulbar neurons कहलाते हैं।
SENSORY SYSTEM
SENSORY RECEPTORS
क्या आप बता सकते हैं कि किसी sensory receptor में से neural impulse किस प्रकार आरंभ होती है?
याद करें, किसी डायनमो का क्या कार्य होता है? इसमें किसी बाहरी शक्ति से एक मैगनेट को तेजी से घुमाया जाता है, जिससे इलेक्ट्रिकल करंट उत्पन्न होती है। यही करंट आगे तारों के द्वारा घरों तक पहुंचा दी जाती है। Sensory receptors भी क्या किसी डायनमो की भांति नही हैं? यह भी किसी mechanical, thermal अथवा chemical stimulus को receptor membrane के electrical potential में बदलने का कार्य ही तो करते हैं। रिसेप्टर्स पर उत्पन्न होने के कारण यह electrical potential, receptor potential कहलाता है।
क्योंकि यह potential किसी रिसेप्टर पर पहली बार उत्पन्न हो रहा है अतः इसे generator potential भी कहते हैं। यह receptor potential कितनी मात्रा में उत्पन्न होगा यह इस बात पर निर्भर करता है कि रिसेप्टर पर पड़ने वाला stimulus कितनी strength का है अथवा किस grade का है। Stimulus की strength अथवा grade जैसे-जैसे बढ़ता जायेगा, यह रिसेप्टर अथवा generator potential भी उतना बढ़ता जायेगा। इसीलिये इसे graded potential भी कहते हैं।
Key words – Sensory receptor, receptor potential, generator potential, graded
potential
Further reading –
Sensory receptors convert mechanical, chemical or thermal energy into
electrical potential called – receptor or generator potential.K Potential
generated is proportional to the magnitude of stimulus, hence called graded
potential.
परंतु यह stimulus, membrane potential को किस प्रकार प्रभावित करता है एवं यह receptor potential किसी neural impulse में किस प्रकार बदलता है?
वास्तव में mechanical, thermal अथवा chemical, किसी भी प्रकार का stimulus, रिसेप्टर मेम्ब्रेन पर उपस्थित विभिन्न आयन चैनल्स की permeability परिवर्तित कर देता है, जिससे होने वाला आयनिक मूवमेंट उस रिसेप्टर मेम्ब्रेन पर electrical potential उत्पन्न कर देता है।
आगे इसे समझने के लिये एक prototype receptor – Pacinian corpuscle का उदाहरण लेते हैं। प्रत्येक रिसेप्टर वास्तव में एक modified neuronal ending है, जो किसी stimulus को ग्रहण करने के लिये एक विशिष्ट रुप में परिवर्तित हो गयी है। यह nerve endings, unmyelinated होती हैं। Pacinian corpuscle में इस nerve ending का यह unmyelinated भाग multiple concentric capsular layers द्वारा घिरा रहता है। इन capsular layers पर पड़ने वाला प्रेशर, unmyelinated nerve endings पर खिंचाव (stretch) डालकर उनकी आकृति में बदलाव (deformation) उत्पन्न करता है। इससे उस स्थान के Na+ channels खुलकर Na+ influx के द्वारा local receptor potential उत्पन्न करा देते हैं।
क्योंकि receptor potential एक graded response है, अतः जैसे-जैसे stimulus की तीव्रता (strength) बढ़ती जाती है, receptor potential का magnitude (amplitude) भी बढ़ता जाता है। यदि यह receptor potential, nerve ending के threshold potential तक नही पहुंच पाता तब वह कुछ समय में रिसेप्टर में ही समाप्त हो जाता है। इसके विपरीत receptor potential के threshold potential तक पहुंचते ही यह रिसेप्टर से जुड़े नर्व फाइबर में AP उत्पन्न कर देता है। Pacinian corpuscle में nerve fibre का first node of Ranvier, कैप्सूल के अंदर ही होता है। Receptor potential द्वारा उत्पन्न local circuit of current, इस node of Ranvier को depolarise करा कर नर्व फाइबर में AP उत्पन्न कर देती है।
Key words – Mechanism of generation of receptor potential, Propagation of
neural impulse from sensory receptor
Further reading –
Sensory stimulus opens Na+ channels increase Na+ influx generates
receptor potential
When receptor potential exceeds threshold potential, it produces AP in
sensory neuron and gets conducted through it
अब प्रश्न यह उठता है कि किसी न्यूरॉन में उत्पन्न AP तो all or none principle का अनुसरण करते हैं। इस स्थिति में stimulus की तीव्रता बढ़ने पर भी AP की तीव्रता तो बढ़ नहीं सकती। ऐसे में उस stimulus की strength का अनुभव किस प्रकार किया जा सकेगा?
प्रारंभ में किसी हलके stimulus की तीव्रता ज्यों-ज्यों बढ़ती है, receptor potential का amplitude उतना-उतना बढ़ता जाता है। ज्यों ही यह नर्व फाइबर के threshold potential तक पहुंचता है वह AP उत्पन्न कर नर्व फाइबर में neural impulse बनकर प्रवाहित हो जाता है। किसी stimulus की तीव्रता और अधिक बढ़ने पर जब stronger receptor potential उत्पन्न होता है, तब उसका कुछ भाग AP उत्पन्न करने के बाद भी शेष रह जाता है। यदि यह शेष receptor potential, नर्व फाइबर के repolarize होने तक बना रहे तब वह स्वयं ही या अगले receptor potential से मिल कर उस नर्व फाइबर में दोबारा AP उत्पन्न कर देता है। इस प्रकार light stimulus तो receptor potential का amplitude बढ़ाता जाता है, जिससे वह nerve fibre के threshold potential तक पहुंच सके, जबकि strong stimulus एक porlonged receptor potential उत्पन्न कराता है, जिससे AP की frequency बढ़ सके। इस प्रकार stimulus की strength को AP की frequency या नर्व फाइबर की rate of firing बढ़ने से पहचाना जाता है।
Key words – Strength of sensory stimulus, rate of firing of sensory neuron, frequency of AP
Further reading
Rising strength of sensory stimulus initially increases receptor potential till
it reaches threshold potential to produce AP
Further rise in sensory stimulus increases rate of firing or frequency of AP
इसी प्रकार sensory stimulus कितना weak अथवा strong है, इस तथ्य की जानकारी किस प्रकार होती है?
उपरोक्त वर्णन में हम यह समझ चुके हैं कि stimulus की strength बढ़ते जाने के साथ-साथ receptor से neuron में उत्पन्न होने वाले AP की frequency या rate of firing बढ़ती जाती है। परंतु stimulus का strength बढ़ते जाने पर भी यह rate of firing आरंभ में तेजी से बढ़ती है, परंतु क्रमशः इसमें होने वाली यह बढ़ोत्तरी कम होती जाती है। ऐसे में strong stimulus को पहचान पाना मुश्किल होता जायेगा। अवश्य ही यदि एक न्यूरॉन से ही इस बढ़ती strength को नही जाना जा पाता तब शरीर को और अधिक न्यूरॉन्स को इस प्रक्रिया में शामिल कराना होगा। यहां एक आवश्यक तथ्य को जानना आवश्यक है कि किसी nerve trunk में उपस्थित सभी न्यूरॉन्स का threshold, एक समान ही नहीं होता। कुछ न्यूरॉन्स का यह threshold अन्य की अपेक्षा कम तथा कुछ का अधिक भी होता है। अब यह समझा जा सकता है कि कोई weak stimulus पहले तो अपने point of contact के lower threshold वाले न्यूरॉन्स में AP उत्पन्न करता है। जैसे-जैसे stimulus की तीव्रता बढ़ाती जाती हैं, higher threshold वाले न्यूरॉन भी “recruit” किये जाते रहते हैं, जिससे एक ही न्यूरॉन में rate of firing बढ़ने के साथ-साथ उस क्षेत्र के अन्य न्यूरॉन्स भी उत्तेजित होने लगें। यदि stimulus की तीव्रता और अधिक बढ़ती जाती है, तब वह न केवल अपने point of contact के रिसेप्टर्स को उत्तेजित करती है, बल्कि उस के आस-पास के क्षेत्र के रिसेप्टर्स (एवं न्यूरॉन्स), जो उस stimulus के सीधे संपर्क में नही भी हैं, को भी उत्तेजित कर देती है। इस प्रकार एक strong stimulus, sensory units की संख्या बढ़ाकर भी मस्तिष्क को stimulus की तीव्रता का अहसास कराता है।
Key words – Threshold, sensory neuron, recruitment of sensory neurons, sensory unit
Further reading
Weak stimulus stimulates sensory receptors near point of contact
stimulates sensory neurons with lower threshold
Stronger stimulus stimulates additional sensory receptors surrounding
the point of contact recruits additional sensory units and sensory
neurons perceived as increased strength of sensory stimulus
इस प्रकार क्या किसी sensory stimulus के बने रहने पर AP की frequency बढ़ती ही रहेगी? क्या ऐसा हो सकता है?
वास्तव में शरीर में किसी भी प्रक्रिया का अनंत रुप तक बढ़ते जाना (अथवा घटते जाना भी) तो संभव हो ही नही सकता। किसी strong stimulus के लम्बे समय तक बने रहने पर प्रारंभ में तो AP की frequency या rate of firing बढ़ती जाती है, परंतु इस बढ़ोत्तरी में क्रमशः कमी आती जाती है। यहां तक कि stimulus के बने रहने पर कुछ समय बाद उनके receptors fire करना तक बंद कर देते है। इसे adaptability of receptors या desensitization कहते है।
इस adaptability of receptors को अपनी दिनचर्या में समझते हैं। ध्यान करें, जो कपड़े हम पहनते हैं, क्या वह हमें 24 घंटे लगातार महसूस होते रहते हैं? इसी प्रकार बैठते समय hips एवं thighs में या लेटते समय पूरी पीठ पर पड़ने वाले शरीर के प्रेशर को क्या हम हर समय महसूस करते हैं? किसी स्थान पर यदि लगातार बहुत शोर हो रहा हो तब क्या कुछ समय बाद भी हमें वह आरंभ की भांति ही परेशान करता है या कुछ समय में हम उसके अभ्यस्त होते जाते हैं? वास्तव में इस adaptability
से हम अनावश्यक neural impulses को मस्तिष्क तक पहुंचने से रोक लेते हैं, जिससे ऊर्जा का अपव्यय बचाया जा सके।
यहाँ एक विचार यह भी उठ सकता है कि इस adaptability से तो रिसेप्टर का किसी stimulus को ग्रहण करने का मूलभूत सिद्धान्त ही समाप्त हो गया। क्या यह शरीर के लिये हानिप्रद नही होगा?
वास्तव में शरीर की आवश्यकताओं के अनुसार रिसेप्टर्स की यह adaptability तीन प्रकार की होती हैः-
Rapidly adapting receptors or phasic receptors - जो प्रारम्भिक stimulus को तो ग्रहण करके उन्हें आगे बढ़ाते हैं, परन्तु stimulus के बने रहने पर एक सेकंड के अंदर ही उसे लगातार आगे बढ़ाना बंद कर देते हैं। जैसे Pacinian corpuscles, Meissner corpuscles एवं tactile hair receptors
Slowly adapting, partially adapting or tonic receptors - यह रिसेप्टर्स किसी stimulus को प्रारंभ में तो बड़ी कुशलता से ग्रहण करके उन्हें आगे बढ़ाते हैं, परंतु शीघ्र ही यह प्रक्रिया धीमी होती जाती है। Stimulus के बने रहने पर यह रिसेप्टर्स केवल उनकी उपस्थिति की सूचना मस्तिष्क तक पहुंचाते रहते हैं। जैसे Merkel disc, Ruffini endings, Muscle spindles एवं baroreceptors।
Non adapting receptors - ध्यान रहे कि कुछ sensations जो शरीर के लिये हानिप्रद हो सकते हैं, उनके सूचना तो मस्तिष्क तक हर समय एवं लगातार पहुंचानी ही होगी। इन sensations को ग्रहण करने वाले रिसेप्टर्स कभी adapt नही करते, जिससे मस्तिष्क को लगातार यह सूचना मिलती रहे कि शरीर में अमुक स्थान पर कोई ऐसा stimulus है जो शरीर के लिये हानिप्रद है। जैसे Nociceptive pain receptors ,एवं chemoreceptors।
Key words – Adaptation of receptors, desensitization, rapidly adapting
receptors, slowly adapting receptors, nonadapting receptors
जरा सोचें, कोई stimulus किस प्रकार का है (modality of sensation) यह जानकारी मस्तिष्क को किस प्रकार मिलेगी?
वास्तव में किसी sensation की modality (mechanical, thermal अथवा chemical) का निर्धारण तो उस sensation को ग्रहण करने वाले रिसेप्टर द्वारा ही किया जाता है। जरा सोचें, त्वचा में तो सभी प्रकार के sensory receptors उपलब्ध हैं। तब किसी स्थान को दबाने पर pressure sensations, Pacinian corpuscle द्वारा एवं उसी स्थान को छूने पर touch sensations, Meissner corpuscle के द्वारा ही क्यों ग्रहण किये जाते हैं? वास्तव में अधिकांश रिसेप्टर्स द्वारा
अनेकों modalities ग्रहण तो की जा सकती हैं, परंतु प्रत्येक रिसेप्टर किसी एक modality के लिये ही सर्वाधिक उपयुक्त होता है। ऐसा इसलिये क्योंकि उस विशिष्ट modality की mild intensity भी उसके विशिष्ट रिसेप्टर में receptor potential उत्पन्न करवा देगी, जबकि अन्य रिसेप्टर में ऐसा कराने के लिये उसी modality की काफी stronger intensity की आवश्यकता होगी। इस प्रकार जो stimulus जिस रिसेप्टर के द्वारा अधिक सरलतापूर्वक ग्रहण कर लिये जाता है, वह उस रिसेप्टर का adequate stimulus कहलाता है।
Modalities of sensations and their specific receptors
Touch – Meissner corpuscle, expanded tip receptor like Merckel disc,
tactile hair end organs
Pressure – Pacinian corpuscle, Ruffini endings
Pain – Free nerve endings
Proprioception –Muscle spindle, Golgi tendon apparatus
Key words - Adequate stimulus, modality of sensation
Further reading
Sensory receptors are specific to a particular modality of sensation
Specificity is because it responds to very mild intensity of that particular
stimulus (called adequate stimulus) in comparison to other modalities
जरा सोचें, क्या एक रिसेप्टर किसी एक ही न्यूरॉन से जुड़ा होता है?
यह सत्य है कि प्रत्येक रिसेप्टर किसी एक ही न्यूरॉन से जुड़ा होता है, परंतु प्रत्येक sensory neuron केवल एक ही रिसेप्टर से जुड़ा हो, ऐसा नही होता। याद करें, प्रत्येक motor neuron, skeletal muscle के पास पहुंच कर अनेक शाखाओं में बंट जाता है तथा प्रत्येक शाखा किसी muscle के बीच-बीच में बिखरे
हुए अनेकों muscle fibres को सप्लाई करती है। एक motor neuron से सप्लाई होने वाले सभी muscle fibres को सम्मिलित रुप से एक motor
unit कहते हैं। वास्तव में एक sensory neurons भी त्वचा में पहुंचकर अनेकों शाखाओं में बंट जाता है। प्रत्येक शाखा किसी एक sensory receptor से जुड़ी रहती है। इस प्रकार एक sensory neuron अनेकों sensory receptors से जुड़ा रहता है, जो त्वचा के किसी एक क्षेत्र में इधर-उधर बिखरे होते हैं। एक ही sensory neurons से जुड़े यह सभी sensory receptors मिल कर एक sensory unit बनाते हैं। एक sensory neuron, त्वचा के जितने क्षेत्र से sensations को ग्रहण करता है, वह उसका receptive field कहलाता है। ध्यान रहे, जिस प्रकार अनेकों motor units से सप्लाई होने वाले muscle fibres एक दूसरे के बीच-बीच में बिखरे होते हैं, उसी प्रकार अनेकों sensory units में sensations ले जाने वाले यह sensory receptors भी एक दूसरे की receptive fields में बीच-बीच में बिखरे होते हैं तथा एक दूसरे को overlap करते हैं। विभिन्न sensory unit के रिसेप्टर्स का एक दूसरे के बीच-बीच में बिखरा होना सतही तौर पर तो एक अव्यवस्थित योजना मालूम पड़ती है, परंतु वास्तव में evolution में यह एक protective mechanism है, जिससे किसी एक न्यूरॉन के कट जाने पर त्वचा का कोई एक भाग पूरी तरह से anaesthesized न हो जाये। किसी एक न्यूरॉन के कट जाने पर उसके receptive field में anaesthesia के patchy areas ही मिलेंगे तथा प्रभावित भाग दूसरे न्यूरॉन्स के द्वारा sensations ले जाता रहेगा। इसी प्रकार का protection motor units में भी देखने को मिलता है, जहाँ किसी एक न्यूरॉन के क्षतिग्रस्त हो जाने पर किसी एक ही स्थान के अनेकों muscle fibres paralyze नहीं हो जाते। विभिन्न motor units के एक दूसरे को overlap करने से यह क्षति अन्य motor units द्वारा supplied motor fibres द्वारा compensate कर लिया जाता है।
Key words – Sensory unit, receptive field, motor unit
Further reading
Many sensory receptors are connected to one sensory neuron
All sensory receptors connected with one sensory neuron make one
sensory unit
Area of skin from which sensations are carried into one sensory neuron is
termed receptive field of that neuron
Sensory units of nearby neurons overlap each other so that damage to one
sensory neuron does not result in complete anaesthesia of an area, loss of
sensations is rather patchy in such cases
पुनः यह जानकारी किस प्रकार मिलेगी कि किसी sensory stimulus ने शरीर के किस स्थान को प्रभावित किया है?
वास्तव में शरीर के किस भाग को stimulate किया गया है (अर्थात् localization) इस तथ्य का निर्धारण इस आधार पर होता है कि इस stimulus द्वारा sensory cortex का कौन सा भाग उत्तेजित हुआ और यह जानकारी sensory receptors से sensory cortex तक विभिन्न न्यूरॉन्स द्वारा ले जायी जाती है। इस प्रकार यदि किसी पिन के चुभने के sensation को हम ठीक-ठीक localize कर पा रहे हो तब इसका क्या यह अर्थ हुआ कि पिन ने कोई एक रिसेप्टर (एवं उसके न्यूरॉन्स) को उत्तेजित किया, जिसने sensory cortex के किसी एक पॉइंट को उत्तेजित किया? किसी पिन के चुभने पर पिन की नोक के स्थान पर तथा साथ ही उसके आसपास उपलब्ध अनेक अन्य रिसेप्टर्स भी उत्तेजित हो जाते हैं जो अपने-अपने sensory neurons को उत्तेजित कर जाते हैं। क्योंकि अनेक न्यूरॉन्स द्वारा ले जायी जा रही यह सूचना हमें stimulus के accurate localisation में बाधक होगी अतः इसके लिये भी कोई व्यवस्था होनी चाहिये। स्वाभाविक रुप से stimulus के केंद्रीय भाग के रिसेप्टर्स, उसके आसपास या बाहरी भाग के रिसेप्टर्स से अधिक उत्तेजित होंगे। अतः accurate localization के लिये इन केंद्रीय भाग के रिसेप्टर्स के न्यूरॉन्स के द्वारा हो रहे transmission को बाहरी भाग के रिसेप्टर्स के न्यूरॉन्स से हो रहे transmission पर प्राथमिकता देनी चाहिये। इसके लिये विकास के साथ lateral
inhibition प्रक्रिया का विकास हुआ, जिसके द्वारा peripheral neuronal transmission को inhibit कर दिया जाता है, जिसमें central neuronal transmission और अधिक prominence के साथ sensory cortex में पहुंचे, जिससे उसका localization और अधिक बारीकी (accuracy) से किया जा सके।
इसके लिये न्यूरॉन्स में central transmission के साथ-साथ कुछ lateral short inhibitory neurons भी उत्तेजित हो जाते हैं, जो central neurons के चारों ओर स्थित न्यूरॉन्स को inhibit कर central neurons को और अधिक prominent बना देतें हैं।
Key words – Lateral inhibition, localization, sensory neuron
Further reading - Gyton P 740, Ganong P 163
Sensations being carried from peripheral parts of the stimulated area are suppressed to make sensations being carried from the central part more prominent. This is called lateral inhibition.
This is because, stimulation of central neurons of an area of stimulus leads to simultaneous stimulation of many short, inhibitory neurons that spreads laterally to inhibit transmission of sensations from neurons which are arising from the peripheral areas of the stimulation
जरा सोचें कि किसी sensation के accurate localization के लिये आवश्यक तथ्य क्या-क्या होंगे?
पिछले वर्णन के आधार पर हो सकता है कि इसका उत्तर sensory cortex लगे। परंतु क्या sensory cortex में शरीर के सभी अंगों से localisation की क्षमता एक समान होती है? वास्तव में primary, sensorycortical homunculus में face, hands एवं feet को सर्वाधिक स्थान मिलता है तथा trunk को सबसे कम। इसके आधार पर यह समझा जा सकता है कि face, hands एवं feet में localisation की क्षमता भी trunk से बेहतर होगी। परंतु क्या इस localisation में cerebral cortex में area distribution ही एकमात्र फैक्टर है? वास्तव में sensory stimulus को तो सर्वप्रथम skin receptor ही ग्रहण कर रहा है। यदि त्वचा में किसी स्थान पर रिसेप्टर्स की संख्या (receptor density) ही कम हो तब वह sensation को accurately ग्रहण ही किस प्रकार कर पायेगा? अतः sensory homunculus में जिन स्थानों का representation अधिक है उन स्थानों पर त्वचा में receptor density भी अधिक होनी होगी।
जरा सोचें, विभिन्न प्रकार के sensory signals को त्वचा से मस्तिष्क तक ले जाने वाला सिस्टम पूरा एक ही होगा अथवा अलग-अलग?
एक उदाहरण लें, एक LED बल्ब, एक प्रेस एवं एक AC को करंट पहुंचाने वाले electrical network एक ही होंगे अथवा अलग-अलग? वास्तव में इन तीनों उपकरणों में करंट का उपयोग बिल्कुल अलग-अलग है। यदि AC को LED बल्ब अथवा पंखे के सामान्य सर्किट से जोड़ दिया जाये तब वह इसका लोड ही नहीं उठा पायेगा तथा टूट जायेगा। वास्तव में इसके लिये स्विच एवं तारों सहित पूरा सर्किट ही अलग से बनाना होगा। इसी प्रकार sensory system में भी जिन sensory modalities का conduction तीव्रता से होना है तथा जो धीमी गति से भी ले जाये जा सकते हैं, उन दोनों के रिसेप्टर्स एवं न्यूरॉन्स से लेकर उनका पूरा तंत्र सब कुछ अलग-अलग ही होना चाहिये। यहां यह भी विचार आ सकता है कि सभी sensations एक साथ fast system से ही क्यों नही करवा लिये जाते? वास्तव में यह उसी प्रकार अनावश्यक होगा जिस प्रकार घर में प्रत्येक बल्ब अथवा पंखे के लिये AC के प्रकार के भारी स्विच एवं मोटे केबल्स बिछाना।
Skin receptors
त्वचा न केवल हमारे शरीर पर एक outer protective covering का निर्माण करती है, बल्कि सभी प्रकार के mechanical stimuli (touch, pressure, pain एवं temperature) को ग्रहण करने का महत्वपूर्ण माध्यम भी है। इसके लिये त्वचा की विभिन्न परतों में उन विभिन्न modalities (stimuli के विभिन्न रुप) के लिये विशिष्ट रिसेप्टर्स होते हैं, जो इन stimuli की मेकैनिकल एनर्जी को इलेक्ट्रिकल एनर्जी में बदल कर sensory nerves द्वारा CNS में भेजते हैं। प्रत्येक रिसेप्टर वास्तव में sensory neuron के एक छोर का ही adaptation है, जो किसी एक modality of sensation को ग्रहण करने के लिये सर्वाधिक उपयुक्त बन जाता है।
Pressure sensations ग्रहण करने के लिये बने Pacinian corpuscles में sensory neuron का यह छोर unmyelinated रह कर अनेकों concentric layers की sheath द्वारा घिरा रहता है। इन sheaths पर पड़ने वाला प्रेशर इसकी neuronal ending पर प्रवाहित हो जाता है, जहां इसकी मेकैनिकल एनर्जी, इलेक्ट्रिकल एनर्जी में बदल जाती है, जो न्यूरॉन में एक potential dffierence के रुप में देखी जा सकती है। किसी रिसेप्टर में उत्पन्न होने वाला यह potential उस पर पड़ने वाले mechanical stimulus की strength के ही proportion में होता है। अतः यह potential एक graded potential हुआ जो एक receptor में उत्पन्न होने के कारण receptor potential तथा किसी neuronal system में पहली बार उत्पन्न होने के कारण generator potential कहलाता है।
यह receptor में उत्पन्न हुआ यह generator या receptor potential इस neuron के threshold potential तक पहुंच जाता है, जब उस neuron में AP
उत्पन्न कर एक impulse के रुप में spinal cord तक प्रवाहित हो जाता है। क्योंकि mechanical stimulus की strength बढ़ने पर भी AP का magnitude तो बदल नहीं सकता, अतः यदि यह strong stimulus AP समाप्त होने तक बना रहता है तब यह एक नई AP का जन्म दे देता है। इस प्रकार जैसे-जैसे mechanical stimulus की strength बढ़ती जाती है, वैसे-वैसे रिसेप्टर द्वारा उत्पन्न AP की फ्रीक्वेंसी भी बढ़ती जाती है।
प्रत्येक रिसेप्टर एक विशिष्ट modality of sensation के लिये ही विकसित हुआ होता है तथा उसमें वही modality सबसे सरलतापूर्वक AP उत्पन्न कर पाती है। यह modality उस रिसेप्टर का adequate stimulusकहलाती है, जैसे retina के rods एवं cornea के लिये light। जिस प्रकार एक motor neurons एवं इसकी सभी शाखाओं द्वारा innervated सभी skeletal muscle fibres एक motor unit बनाते हैं, उसी प्रकार एक sensory neuron एवं इसकी सभी शाखाएं, त्वचा के जितने भाग से किसी modality of sensation को ग्रहण करती है, त्वचा का वह भाग उस न्यूरॉन का neuronreceptive field कहलाता है। जिस प्रकार एक motor neuron से innervated सभी muscle fibres एक साथ नहीं मिलते बल्कि दूसरे न्यूरॉन्स में innervated muscle fibres के बीच-बीच में स्थित होते हैं। उसी प्रकार कई sensory neurons की अनेकों शाखाओं में लगे रिसेप्टर्स भी दूसरे sensory neurons की शाखाओं पर लगे रिसेप्टर्स के बीच-बीच में स्थित होते हैं। इस प्रकार यदि हम त्वचा के किसी 1x1 cm 2 क्षेत्र का अध्ययन करें तब उसमें अनेकों न्यूरॉन्स की receptive fields परस्पर घुली मिली पायी जायेंगी।
किसी stimulus के केन्द्र में पड़ने वाले रिसेप्टर्स उस stimulus को सर्वोत्तम रुप से transmit करते हैं। Stimulus के बाहरी भाग में पड़ने वाले रिसेप्टर्स एवं उनके न्यूरॉन्स में इन impulses का transmission अपेक्षाकृत कम होता है। किसी sensation को अधिक बारीकी (accuracy) से localise करने के लिये आवश्यक होगा कि केवल वही न्यूरॉन्स उस stimulus द्वारा उत्पन्न AP को transmit करें जो इस stimulus के केन्द्र में हों। इसीलिये stimulus के बाहरी भाग में पड़ने वाले न्यूरॉन्स से impulses का transmission कम करवा दिया जाता है। इस प्रक्रिया को lateral inhibition कहते हैं, जो stimulus के ठीक-ठीक localisation में सहायक होता है।
PAIN
ध्यान दें, जब कभी हाथ में कोई तेज चोट लगती है तो हाथ को खींच कर कहां ले जाते हैं? शरीर से दूर फैलाते हैं या पास लाकर सिकोड़ लेते हैं? कभी-कभी जब तेज दर्द होता है तो शायद लेट कर हाथ पैर सब सिकोड़ कर पेट के साथ दबा लेते हैं। यह क्या है?
तीव्र पीड़ा एक acute flexor response उत्पन्न करती है, जिसके कारण संपूर्ण शरीर की flexor muscles contract करती हैं। शायद बाहर से लग सकने वाली अगली चोट से बच पाने के लिये शरीर बचाव मुद्रा में आ जाता है।
ध्यान दें, जब कभी शरीर में कहीं भी दर्द हो रहा हो तब या तो नींद आती ही नहीं या फिर बीच-बीच में टूटती रहती है। इसका अर्थ हुआ कि दर्द से नींद उत्पन्न करने वाले केन्द्र suppress तथा जगाने वाले केन्द्र stimulate हो जाते होंगे। यह सत्य है। दर्द के slow pain fibres, brain stem ds reticular formation को उत्तेजित करते हैं, जो नींद को कम करके activation या arousal response उत्पन्न करता है, जिससे नींद नही आती या बार-बार टूटती रहती है।
ध्यान दें, जब कभी शरीर का कोई भाग जल जाये तब क्या प्रतीत होता है? एक दर्द की अनुभूति, जिसको हम भली भांति समझ सकते हैं कि शरीर का कौन सा भाग जला है, जिससे एक झटके के साथ उस भाग को गर्म वस्तु से दूर हटा सकें। यह क्रिया reflex action की भांति ही संचालित होती है। अक्सर यह जलन कुछ समय में बढ़ती जाती है व कुछ ही मिनटों में यह पहले से भी अधिक पीड़ा देने लगती है। क्या इस समय इस पीड़ा को हम केवल जले हुए स्थान पर ही अनुभव करते हैं या उसके आसपास काफी दूर तक भी? वास्तव में प्रारम्भिक पीड़ा में तो वह शरीर के किस भाग में हो रही है यह पहचानना सरल होता है, परन्तु कुछ देर बाद यह पीड़ा जले हुए भाग के आसपास तथा कभी-कभी काफी दूर तक भी प्रतीत होने लगती है, जबकि वह भाग जले नहीं हों, तब भी। इस समय यह पीड़ा कहां हो रही हैं यह स्पष्ट रुप से बता पाना भी संभव नही होता एवं हम शरीर के बड़े भाग में पीड़ा के होने का अनुभव करते हैं। इसी प्रकार का अनुभव अन्य प्रकार की चोट जैसे छिलने, कटने, चुभने या ठोकर लग जाने के बाद भी होता है। यही dual response to pain कहलाता है।
वास्तव में प्रारम्भिक pain, fast type A-δ pain fibres के द्वारा तीव्रता से (6-30 m/sec) thalamus एवं वहां से somatosensory cortex में पहुंचता है, जहां से पीड़ा ठीक-ठीक किस भाग में आरंभ हुई है उस भाग का स्पष्ट निर्धारण (localisation) हो जाता है। यह प्रारम्भिक पीड़ा हमें painful stimulus द्वारा उत्तेजित होने के 0-1 सेकण्ड के पूर्व ही प्रतीत होने लगती है, जो हमें शरीर के उस भाग के painful stimulus से दूर हटाने में सहायक होती है। इस fast type A-δ pain fibres में neurotransmitter के रुप में glutamate का प्रयोग होता है। क्योंकि glutamate का प्रभाव केवल कुछ मिलीसेकण्ड तक ही रहता है,अतएव हम यह localising pain केवल कुछ समय तक ही अनुभव करते हैं। इसके विपरीत पीड़ा की जो अनुभूति (sensation) slow chronic type C- pain fibres के माध्यम से काफी धीरे-धीरे (0.5-2 m/sec) प्रवाहित होती है, उसका अधिकांश भाग brain stem के reticular formation में, mid brain के tectum में एवं aqueduct of Wilis अपने के चारों ओर स्थित periaqueductal gray region तक ही पहुंचता है। इन भागों में पीड़ा की अनुभूति तो होती है, परंतु उसका भली भांति localisation नहीं हो पाता। इसीलिये कुछ समय बाद होने वाली यह पीड़ा हमें शरीर के काफी बड़े भाग में होती हुई सी प्रतीत होती है, क्योंकि इन slow, chronic, type C pain fibres में neurotransmission के लिये substance P का प्रयोग होता है जिसका प्रभाव काफी धीरे (कई सैकण्ड से कुछ मिनट तक) होता है, अतः यह पीड़ा भी हमें लंबे समय तक प्रतीत होती रहती है।
यहां एक बिन्दु पर ध्यान देने की आवश्यकता और भी है। प्रारम्भिक पीड़ा शरीर के उन भागों में प्रतीत होती है, जो त्वचा के बाहरी स्तरों के समीप होते हैं। किसी सुंई के चुभने, ब्लेड से कटने, आग से झुलसने अथवा बिजली का झटका लगने से उत्पन्न हो सकने वाले यह superficial, mechanical, thermal or electrical) pain stimuli, वास्तव में पीड़ा एवं स्पर्श दोनों के receptors को उत्तेजित करते हैं। Pain receptor के द्वारा पीड़ा की अनुभूति होती है एवं touch receptor के माध्यम से इनका localisation भी बेहतर रुप से हो जाता है। इसके विपरीत देर से होने वाली पीड़ा वास्तव में painful stimulus द्वारा हुई शारीरिक क्षति (tissue destruction) से जो chemicals बाहरी त्वचा अथवा त्वचा के भीतरी स्तरों में निकलता है, उसके (chemical injury) द्वारा उत्तेजना उत्पन्न करने से होती है। इसको localize कर पाना कठित होता है तथा इन chemicals के पीड़ा के स्थान पर काफी समय तक एकत्रित रहने के कारण इस प्रकार की पीड़ा भी काफी लंबे समय तक प्रतीत होती रहती है।
शरीर के अंदरुनी भागों में pain receptors काफी कम संख्या में एवं दूर-दूर होते हैं, जिसके कारण इनका सटीक localisation संभव नहीं हो पाता। शरीर के एक बड़े भाग में क्षति होने पर इस क्षेत्र के अनेकों pain receptors के pain sensations के summation के कारण ही हमें उस भाग में अंदरुनी पीड़ा का अनुभव होता है। यही painful stimulus यदि इन अंदरुनी भागों एवं visceras के एक छोटे भाग में ही सीमित हो तब हम उसका अनुभव तक नहीं कर पाते।
शरीर के कुछ भीतरी अंग जहां pain receptors की संख्या अधिक होती है, जिससे इनमें पीड़ा का अनुभव अधिक होता है, वे हैं - हड्डी में periosteum, जोड़ों में joint capsule, skull में falx एवं tentorium, arteries में arterial wall, फेंफड़ों में parietal pleuraएवं लीवर में liver capsule।
जरा सोचें, पीड़ा की अनुभूति तो सभी प्राणियों में विद्यमान रहती है। सभी mammals भी पीड़ा का अनुभव करते हैं। फिर किस प्रकार मनुष्य में यह अनुभव पशुओं से
भिन्न है?
वास्तव में विभिन्न पशु पीड़ा का अनुभव तो करते हैं, परंतु वह पीड़ा किस प्रकार की है (quality) तथा शरीर के किस भाग में ठीक-ठीक किस स्थान पर है (localisation), यह समझ नहीं पाते। इसके विपरीत मनुष्य पीड़ा शरीर के किस भाग में उत्पन्न हो रही है तथा वह किस प्रकार की है, इन तथ्यों की विवेचना भी भली भांति कर सकता है। आइये समझते हैं कि ऐसा कैसे होता है।
पशुओं में lower brain तो विकसित होता है, परन्तु upper brain या cerebral cortex नहीं। मनुष्य में इसी cerebral cortex के विकास के बाद ही हममें ये localisation एवं analysis की क्षमता उत्पन्न हुई। इसी क्षमता को बढ़ाने के लिये ही उन nerve fibres व tracts का विकास हुआ जो पीड़ा की अनुभूति को शीघ्र एवं अधिक बारीकी के साथ cerebral cortex तक पहुंचा सके । यह नव विकसित तंत्र neo (नवीन) spinothalamic tract कहलाता है इसके विपरीत विकास क्रम (evolution) के पूर्व काल से उपस्थित तंत्र (जो अन्य पशुओं में भी उपस्थित है) paleo (प्राचीन) spinothalamic tract कहलाता है। आइये इनके विषय में विस्तार से जानते हैं।
Neo spinothalamic tract एवं paleo spinothalamic tract यदि आरंभ से हम यह याद रखें कि यह तंत्र अधिक विकसित है एवं पीड़ा की अनुभूति शीघ्र एवं बारीकी से करा सकने के लिये विकसित हुआ है, जब हम इसकी संरचना को बेहतर रुप से समझ सकेंगे। शीघ्र के लिये वह न्यूरान होंगे, जिनमें speed of transmission अधिक हो। Localisation के लिये न्यूरान cerebral cortex तक पहुंचाने होंगे। शरीर के जिन भागों को जितने सटीक localisation की
आवश्यकता होगी, उन भागों को cerebral cortex में उतना ही अधिक स्थान मिलेगा। परंतु इसके लिये यह भी आवश्यक है कि शरीर के उन भागों पर receptors की संख्या भी उतनी ही अधिक हो, जिससे यह localisation या two point discrimination सार्थक रुप से हो सके।
इस प्रकार neospinothalamic tract की विशेषताएं होनी चाहिये- (1) higher density of pain receptors (2) greater speed of conduction एवं (3)
ultimate destination in cerebral cortex । इसके विपरीत पशुओं के समान जो pain system मनुष्यों में मिलता है, वह paleo-spino thalamic tract कहलाता है। यह पीड़ा के धीरे-धीरे बढ़ने वाले रुप का अनुभव कराता है, जिसका localisation एकदम सही रुप से नही होता। यह तंत्र शरीर के उन भागों में भी
पीड़ा का अनुभव कराता है जहां pain receptors की संख्या कम होती है एवं वह दूर-दूर स्थित होते हैं। इसके लिये fast type pain fibres के स्थान पर slow fibres से भी काम चल सकता है। पीड़ा स्थल के सटीक localisation की क्षमता न होने के कारण इनके fibres को cerebral cortex तक पहुंचाने की आवश्यकता भी नही रहती। यह अनुभव lower brain में भी महसूस किया जा सकता है।
क्या आप बता सकते हैं कि pain sensation की feeling CNS के कौन सा भाग में मुख्य रुप से होती है?
संभव है कि आप sensory cortex के विषय में सोचने लगें। परंतु lower mammals में तो cortex स्वयं ही विकसित नही होता, फिर भी उनमें pain का अनुभव होता है। अतः वास्तव में lower brain एवं brain stem ही CNS के वास्तविक pain centres हैं। इनमें भी thalamus प्रमुख है। इसीलिये pain conducting system को spinothalamic pathway भी कहते हैं। मनुष्यों में cortex के विकास के साथ pain का भली भांति localisation एवं quality of pain का भी भली भांति interpretation यह अतिरिक्त गुण विकसित हुए। इस प्रकार humans में lower mammals की भांति एक पुराने paleo-spinothalamic pathway के अतिरिक्त एक नया neo- spinothalamic pathway भी मिलता है।
आइये अब pain transmission system को विस्तार से समझते हैं।
Receptor – सभी pain sensations को free nerve endings द्वारा ग्रहण किया जाता है, जो skin की superficial layer में प्रचुर मात्रा में उपलब्ध होती हैं। इसीलिये skin शरीर का most pain sensitive structure है। शरीर के deeper tissues एवं visceral organs में pain का अनुभव तभी संभव हो पाता है, जब काफी बड़े भाग में tissue damage हो चुका हो। विभिन्न प्रकार के mechanical, thermal एवं chemical stimuli इस free nerve endings को stimulate कर सकते हैं।
परंतु क्या free nerve endings pain के सही प्रकार के localisation को करा पाने में सहायक हो पायेंगी? वास्तव में नहीं। Free nerve endings pain sensation को ही ठीक प्रकार से receive कर पाती हैं, इनके localisation के लिये उन्हें touch receptors पर ही निर्भर रहना पड़ता है।
जरा सोचें pain receptors एवं दूसरे sensory receptors में क्या अंतर है?
सभी sensory receptors stimulus के बने रहने पर धीरे-धीरे कुछ समय में stimulus की ओर से बेपरवाह हो जाते हैं अथवा इस stimulus को adapt कर लेते हैं। जरा सोचो, pain receptors ने painful stimulus के लिये adapt करना आरंभ कर दिया तब क्या होगा? वह stimulus लगातार शरीर को क्षति पहुंचाता ही रहेगा। इसीलिये pain receptors में दूसरे receptors के विपरीत adaptation या तो बिल्कुल नही होता अथवा बहुत थोड़ी मात्रा में होता है। वास्तव में कई बार pain receptors की pain stimulus के प्रति sensitivity समय के साथ बढ़ती रहती है, जिससे पीड़ा की अनुभूति भी उत्तरोत्तर बढ़ती जाती है। इसे hyperalgesia कहते हैं। यह प्रक्रिया हम पर यह दबाव बनाती है कि उस पीड़ा के निराकरण (दूर करने) के लिये हम निरंतर प्रयासरत रहें।
कुछ sensory receptors अपने stimulus के लिये शीघ्र ही adapt कर लेते हैं (अर्थात् stimulus बने रहने पर कुछ समय बाद उनका transmission कम होता जायेगा अथवा पूरा बंद हो जायेगा) तथा अन्य धीमे-धीमे कुछ समय बाद। जरा सोचो pain receptors में यह adaptability कैसे होनी चाहिये fast अथवा slow?
वास्तव में pain sensation हमें यह बताता है कि पीड़ा के स्थान पर शरीर का कुछ क्षति हो रही है तथा हमें उससे बचने या उसे ठीक करने का कोई उपाय करना चाहिये। स्वयं सोचो, इस प्रकार के warning signals का आना क्या कभी बंद होना चाहिये? इसीलिये pain receptors की एक प्रमुख विशेषता यह है कि अन्य receptors के भांति वह adapt नहीं करते। इसके विपरीत pain receptors तो कभी-कभी over sensitive तक हो जाते हैं, जिससे हम उस damage के प्रति अधिक सतर्क बने रहें। इसे hyperalgesia कहते हैं। कभी कभी pain receptors की यह sensitivity इतनी अधिक बढ़ जाती है कि एक non painful normal touch भी pain का अहसास करा देता है। इस स्थिति को allodynia कहते हैं।
क्या आप बता सकते हैं कि pain receiving nociceptors की hypersensitivity (hyperalgesia) किस प्रकार उत्पन्न होती होगी?
सर्वप्रथम ध्यान रहे कि सभी pain receptors, free nerve endings के रूप में ही होते हैं, जो mechanical, thermal एवं chemical stimuli के द्वारा उत्तेजित
होते हैं। किसी tissue trauma के बाद क्षतिग्रस्त टिशू से उत्पन्न कुछ केमिकल्स उस स्थान के pain receptors की उत्तेजना को बढ़ा देते हैं जिससे दर्द का अहसास बढ़ जाता है। इनमें bradykinin, serotonin, histamine, K+ , substance P एवं prostaglandins प्रमुख हैं। वास्तव में, यदि किसी क्षतिग्रस्त टिशू के extract को जिनमें यह केमिकल्स उपस्थित हों, किसी सामान्य व्यक्ति में इंजेक्ट कर दिया जाये तब यह केमिकल्स शरीर के उस भाग में भी दर्द उत्पन्न कर देते है।
Further reading - Ganong P 166, Gyton P 727
Pain receptors का हाइपरसेंसिटिव हो जाना तो एक बार समझ में भी आता है, परंतु किसी non painful stimulus द्वारा painful sensation (allodynia) किस प्रकार उत्पन्न होता होगा ?
वास्तव में intense painful stimulus अथवा क्षतिग्रस्त टिशू से उत्पन्न केमिकल्स से sensory neurons की nerve endings भी क्षतिग्रस्त हो जाती हैं। जब यह damaged neuronal endings regenerate करती हैं, तब neuronal tip से sprouting nerve fibres आपस में एक दूसरे के साथ भी synapse बना लेते हैं। इसी प्रक्रिया में जब touch receptors की nerve endings pain receptor की nerve endings से जुड़ जाते हैं तब touch stimulus भी pain perception उत्पन्न करने लगता है।
कई बार pain perception के हट जाने के बाद भी pain लंबे समय तक बना रहता है। यह chronic pain किस प्रकार उत्पन्न होगा ?
वास्तव में acute pain एवं hyperalgesia तो क्षतिग्रस्त टिशू से उत्पन्न केमिकल्स के कारण होता है, जो pain receptors की sensitivity बढ़ा
देते हैं। इसके विपरीत जब यही क्षति यदि PNS अथवा CNS में कोई structural change उत्पन्न कर दे तब वह acute pain chronic pain में बदल जाता है। वास्तव में, tissue damage से nerve growth factors भी उत्पन्न होते हैं, जो nerve terminals द्वारा एब्जॉर्ब होकर retrograde transport के द्वारा sensory neuron के dorsal root ganglion में स्थित cell body तक पहुंच जाते हैं। यह NGFK किसी cell body में substance P के उत्पादन को बढ़ाते हैं, जिससे एक non-nociceptive neuron भी substance P releasing nociceptive neuron में बदल जाता है। इसके अतिरिक्त pain transmitting pathways की यह increased activity spinal cord की microglial cells को भी उत्तेजित करती है, जो पुनः sensory neuron के synapses में pain transmission को और अधिक बढ़ा देती हैं। इस प्रकार के structural changes के द्वारा अधिकाधिक neurons pain sensation का transmission कराने लगते हैं, जो physiological acute pain के स्थान पर pathologiucal chronic pain का रूप ले लेता है।
Further reading - Ganong P 166
Acute pain को बहुधा good pain भी कहा जाता है, जो nonsteroidal anti inflammatory drugs (NSAIDS) द्वारा सरलतापूर्वक ठीक किये जा सकते हैं। इसके विपरीत chronic pain को bad pain कहते हैं, क्योंकि इन पर NSAIDS का अधिक प्रभाव नही पड़ता। ऐसा क्यों होता है?
वास्तव में acute pain की उत्पत्ति में prostaglandins का बड़ा योगदान होता है, जो NSAIDS द्वारा सरलता से कम किये जा सकते हैं, जिससे दर्द कम हो जाता है। इसके विपरीत chronic pain में prostaglandins का योगदान बहुत कम होता है, जिससे NSAIDs इस प्रकार के दर्द में निष्प्रभावी रहते हैं।
पुनः, दर्द की अनुभूति तो heat, muscle spasm एवं tissue ischemia में भी होती है। जरा सोचें कि यह अलग अलग प्रकार की घटनाएं, किस प्रकार pain sensation उत्पन्न करती है?
वास्तव में यह सभी घटनाएं, स्थानीय टिशू के क्षतिग्रस्त होने से उत्पन्न केमिकल्स की उत्तेजना से होती है। Tissue ischemia में उपरोक्त केमिकल्स के साथ-साथ lactic acid भी उत्पन्न होता है, जो pain receptors को stimulate करता है। Muscle spasm में spasm द्वारा उत्पन्न mechanical distortion एवं spasm से blood vessels के दब जाने से उत्पन्न ischemia, यह दोनों दर्द को बढ़ाते हैं। इसके अतिरिक्त muscle spasm होने पर muscle की metabolic activity भी बढ़ जाती है, जो ischemia को और अधिक बढ़ा देती है।
Chemicals producing pain
- Derivatives of tissue destruction - Bradykinin and serotonin
- Histamine – K+
- Acetylcholine - Proteolytic enzymes
Chemicals increasing pain sensitivity – Prostaglandins and substance P
Effect of anaesthesia and pressure on impulse transmission
एक व्यक्ति की उंगली की एक माइनर सर्जरी होनी थी। वह दर्द के विषय में सोच-सोच कर बहुत घबरा रहा था। सर्जन ने उसे सांत्वना देते हुए local anasesthetic का इंजेक्शन देकर सर्जरी कर दी एवं उसके बाद पूछा, ‘‘कुछ मालूम पड़ा क्या?’’ वह व्यक्ति बोला ‘‘कुछ समझ नही आया। आप उंगली को छू रहे हैं, उस पर कुछ कर रहे हैं, यह सब महसूस हो रहा था, पर दर्द क्यों नही हुआ?’’ इस तथ्य का physiological basis क्या है?
वास्तव में किसी nerve trunk के विभिन्न फाइबर्स पर local anaesthetic agent का प्रभाव भिन्न.भिन्न होता है। Pain carrying, small diameter, C-fibres में impulse transmission, touch carrying, large diameter, A fibres की अपेक्षा पहले ब्लॉक हो जाता है। इसीलिये कई बार रोगी touch sensation तो महसूस करता रहता है, परन्तु इस पर भी उन्हे दर्द की अनुभूति नही होती।
किसी व्यक्ति को saturday night palsy डायग्नोज किया गया। एक मेडिकल स्टूडेण्ट ने जब उसका परीक्षण किया तो पाया कि प्रभावित हाथ में touch एवं vibration senses का तो loss हुआ परन्तु pain sensation काफी कुछ intact थे। इस तथ्य का physiological basis क्या है?
वास्तव में किसी nerve trunk पर प्रेशर का प्रभाव, local anaesthetic के प्रभाव से ठीक उल्टा होता है। Long standing pressure, touch, vibration एवं pressure carrying large diameter neurons में impulse transmission को pain carrying small diameter neurons की अपेक्षा अधिक प्रभावित करता है।
परन्तु यह pressure effect, alcohol intake से क्यों जोड़ा जाता है? क्या non-alcoholics में pressure palsys नही होती?
वास्तव में ऐसा नही है कि alcohol का pressure induced neuropathy पर कोई विशेष प्रभाव होता है। Chronic alcohol intake प्रत्येक नर्व को प्रभावित कर diffuse polyneuropathy अवश्य करवाता है, परन्तु किसी एक नर्व पर pressure induced neuropathy तो उस पर पड़ने वाले pressure effect से ही सम्बद्ध है।
जरा सोचें, यदि नींद में हाथ सिर के नीचे या शरीर के नीचे अधिक समय तक दबा रहे और उसमें pressure effect से numbness या tingling आरंभ हो जाये तब क्या होगा?
वास्तव में हाथ के दबने पर numbness या tingling जैसे ही बढ़ेगी, वह नींद में व्यवधान उत्पन्न करेगी जिससे व्यक्ति उस ओर करवट बदल लेगा जिधर उसके हाथ पर यह प्रेशर न पड़े। इस प्रकार, यह नर्व पर प्रेशर का प्रभाव अधिक बढ़ने नही पायेगा। इसके विपरीत नींद की दवा लेकर अथवा अल्कोहल लेने के बाद यदि नींद बहुत गहरी हो या बेहोशी की सी हालत हो, तब वह करवट नहीं बदल सकेगा। इसीलिये saturday night palsy, अल्कोहल लेने के बाद ही अधिक देखने को मिलती है।
Key words – Effect of anaesthetics on nerve transmission, effect of pressure
on impulse transmission, Saturday night palsy.
Local anaestietics block transmission of impulse through pain-carrying, small
diameter, C fibres first
Prolonged pressure blocks transmission of impulse through touch, vibration
and pressure carrying large diameter, A fibres first.
Hypoxia blocks transmission of impulses through preganglionic autonomic
type B neurons, earlier than type A & C
Further reading Gangong P-95
Cancel reply
About Me
विनम्र निवेदन
MCH PRAKASHAN का उद्दश्य पाठकों को स्वास्थ्य एवं चिकित्सा संबंधी जानकारियों को हिंदी में अवगत कराना है।..
Read MoreVision & Mission
Vision
Realizing the Full Potential of the Digital Space, Universal Access to Research and Education related to Medical Concepts, Full Participation in spreading Awareness in our Mother language. To Drive a New Era of Knowledge, Self-Awareness, and Good Health !
Mission
Endorsement of the Most Complex Medical Concepts in the Easiest Way.
Recent Posts

- Video
- at 12 August, 2018
Antiplatelet Therapy

- Video
- at 18 Oct, 2021
Antiplatelet Therapy 4

- Text
- at 13 May, 2022

















































